コロナで受診していなかった豊島区の大腸がん検診(無料)を久しぶりに受けたところ、大腸がんを早期発見・内視鏡手術にも成功できた体験を公開します。
私は、手術で、切り取った大腸ポリープを顕微鏡で調べる「病理検査」で、下行結腸粘膜内がんと確定診断されました。
「下行結腸粘膜内がん」は、「早期がん」で、進行度も「ステージ0」とのこと、加えて、がん細胞は取りきれたので、転移は考えずらいとの診断結果を聞き、ひとまず安堵しました。

診断結果を聞いた段階では、ひとまず安心して良いことは理解できましたが、その他の言葉は理解できませんでした。そこで、私は、独自の勉強と通院ごとのドクターへの質問を繰り返しながら、自分なりに理解?しました。
それら理解したことに加え、大腸がん検診から早期がん発見・内視鏡手術・確定診断までのプロセスを公開します。ただし、自分なりの理解ですので、間違ったことも含まれているかもしれません。ご了承願います。
なお、このブログの内容は、YouTubeでも公開しています。
病理検査による確定診断を理解する
下行結腸がんって?
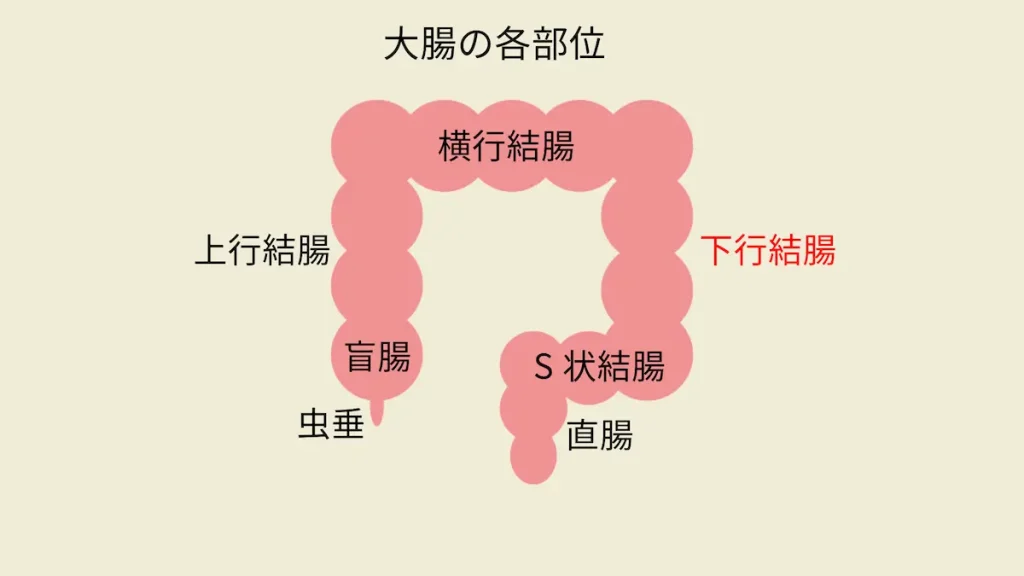
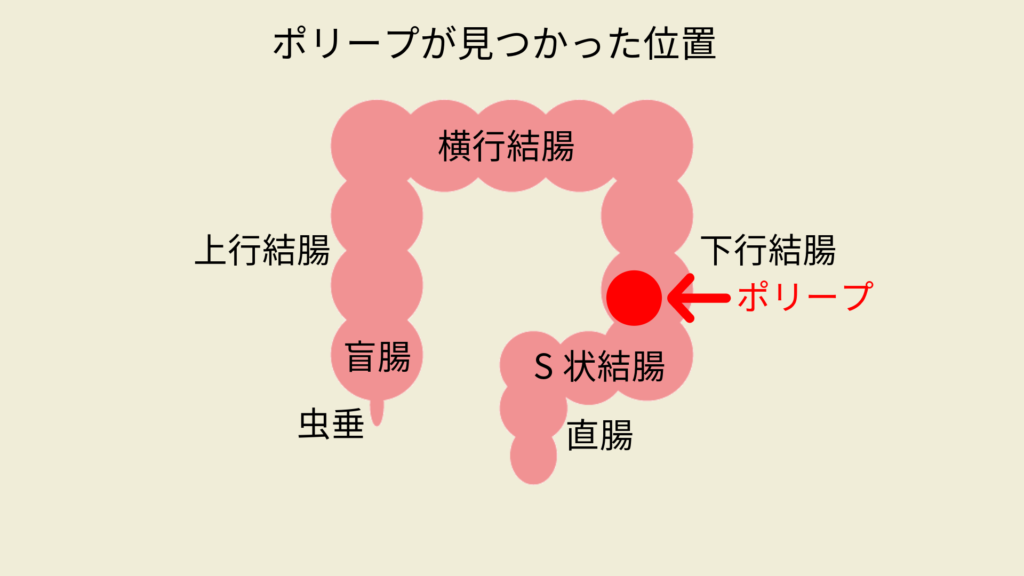
ドクターから「病理検査」の結果説明を受けた直後、「下行結腸がん」の説明を受けました。まず、ドクターは、右のような絵を描いて、下方結腸の場所を教えてくれました。
大腸は、小腸からつながる盲腸、上に向かう上行結腸、横に向かう横行結腸、下に向かう下行結腸、S字に曲がっているS状結腸、肛門に近い直腸と連なっているそうです。
お腹の中を一周するように配置されていて、下に向かっている部分を下行結腸と言うそうで、この場所に、がんが見つかりました。
粘膜内がんと早期がんって?
大腸がんの進行度は、3つの因子を組み合わせて判断するそうです。ドクターからは、この3つの因子を順番に理解して行くことで、粘膜内がんと早期がんについても理解できると、アドバイスを受けたので、少し勉強しました。
- 大腸の壁のどのあたりまで広がっているか
- リンパ節に転移しているか
- 他の臓器に転移しているか
大腸の壁のどのあたりまで広がっているか
大腸がんは、大腸の内側にある粘膜から発生し、徐々に、がん細胞の根が、粘膜下層、固有筋層、漿膜(しょうまく)下層、漿膜と大腸の内側の壁から外側の壁へと広がって行くそうです。
がん細胞の根が、大腸の壁のどのあたりまで広がっているのかが、大腸がんの進行度を判断する基準のひとつで、この基準を深達度(しんたつど)と言うそうです。がん細胞の根が深くなるほど、転移のリスクが高くなるそうです。
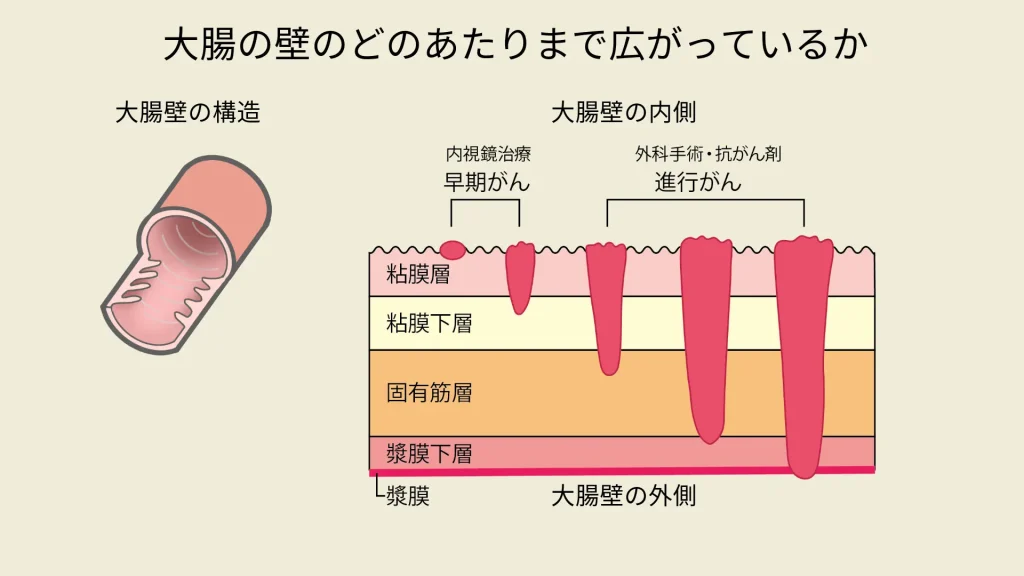
がん細胞の根が、粘膜の中にとどまっている、或いは、粘膜下層にとどまっている場合を「早期がん」、それ以上深くなった場合を「進行がん」と言うそうです。ドクターからは、「早期がん」は「比較的治りやすいがん」、「進行がん」は「がんが広がった状態で、治りにくいがん」と理解してくださいと言われました。
一般的に「早期がん」は自覚症状がないことが多く、自覚症状がある場合は「進行がん」のケースが多いそうです。そのため、比較的治りやすい早期がんの段階で大腸がんを発見することがとても重要で、定期的な検診はとても大切とのことでした。
ちなみに、早期がんの場合は、内視鏡手術で対応できることが多いそうですが、進行がんの場合は、外科的手術や抗がん剤治療が必要になるそうです。ただし、早期がんでも、すべての場合に内視鏡で切除できるわけでもないそうです。

確定診断された「下行結腸粘膜内がん」は、がん細胞の根が、粘膜の中にとどまっている早期がんに分類されること、内視鏡手術で対応できることが多い症例であることを理解できました。
リンパ節に転移しているか
がん細胞の根が、粘膜の中にとどまっている早期がんの場合、リンパ節への転移はないそうです。
けれども、粘膜下層まで広がっている早期がんの場合、がん細胞の根の深さによっては、大腸周辺のリンパ節に大腸がんが転移することがあるそうです。
その場合、リンパ液(体内より排泄された物質を運ぶ液体)の流れに乗って、がん細胞が他の臓器周辺のリンパ節へ転移していくそうです。リンパ節転移と言うそうです。
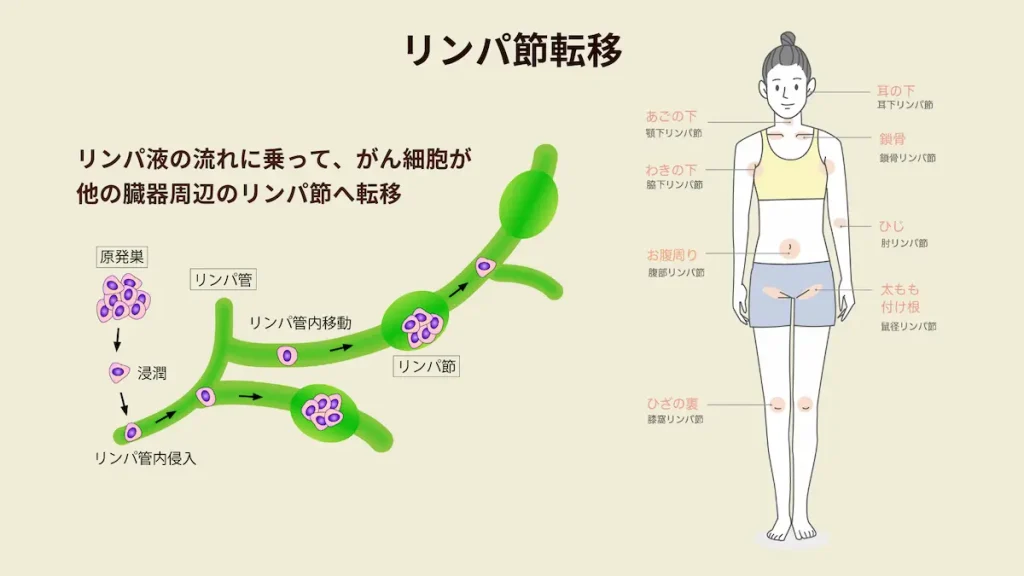
リンパ節転移は、手術で切除したリンパ節を顕微鏡検査することで確定診断できるそうです。私の場合、粘膜の中にとどまっている早期がんだったので、これを調べる必要はないとの説明を受けました。私は、とても安堵することができました。
他の臓器に転移しているか
大腸がんが他の臓器に転移(遠隔転移)するパターンは、以下の3つが多いそうです。
- リンパ行性転移
-
がんが、リンパ液の流れに乗って、リンパ節へ転移すること
- 血行性転移
-
がんが、血液の流れに乗って肝臓や肺など、他の臓器に転移すること
- 腹膜転移
-
がんが、大腸を貫いて、がん細胞がお腹の中にこぼれて腹膜に転移すること
私の場合、粘膜の中にとどまっている「早期がん」でしたが、手術から3カ月後の血液検査で、肝臓の数値が少し悪かったので、肝臓のCT検査(コンピューター断層撮影)を受けました。検査の結果、転移は発見されませんでした。
ステージ0って?
大腸の壁のどのあたりまで広がっているか、リンパ節に転移しているか、他の臓器に転移しているか、これら3因子のレベルによって、がんの進行度は、ステージ0からステージ4まで分類されるそうです。大腸がんの治療方針を決めるうえで、ステージはとても重要だそうです。
- ステージ0 がんの深さが、大腸粘膜内にとどまっている
- ステージ1 がんの深さが、固有筋層までにとどまっている
- ステージ2 がんの深さが、固有筋層を超えて広がっている
- ステージ3 がんの深さに関係なく、リンパ節に転移している
- ステージ4 がんの深さに関係なく、他臓器に転移している
私は、ステージ0でしたので、内視鏡手術で大腸がんを切除できました。ちなみに、内視鏡手術は、がんが大腸の壁のもっとも内側にある粘膜にとどまっているステージ0の場合と、粘膜下層まで入り込んでいるステージ1でも浅いところにとどまっている軽度浸潤がんの場合に行うことができるそうです。
大腸がん検診から早期がん発見・内視鏡手術・確定診断までのプロセス
大腸がん検診(便潜血反応検査)で陽性
豊島区では、40歳から79歳の人に「大腸がん検診の無料チケット」が届きます。病院で、採便セットを受け取り、問診票と便を指定の封筒に入れて、病院の箱に入れると、報告書が届く仕組みです。
大腸がん検診は、2日分の便に血液が混じっていないか?調べる検査です。大腸がんがある場合、便とがん細胞がこすれて、出血するため、それを調べるそうです。
痔や生理、胃潰瘍でも便に血液が混じることがあるそうですが、大腸がんを早期発見できるお手軽な方法だそうです。
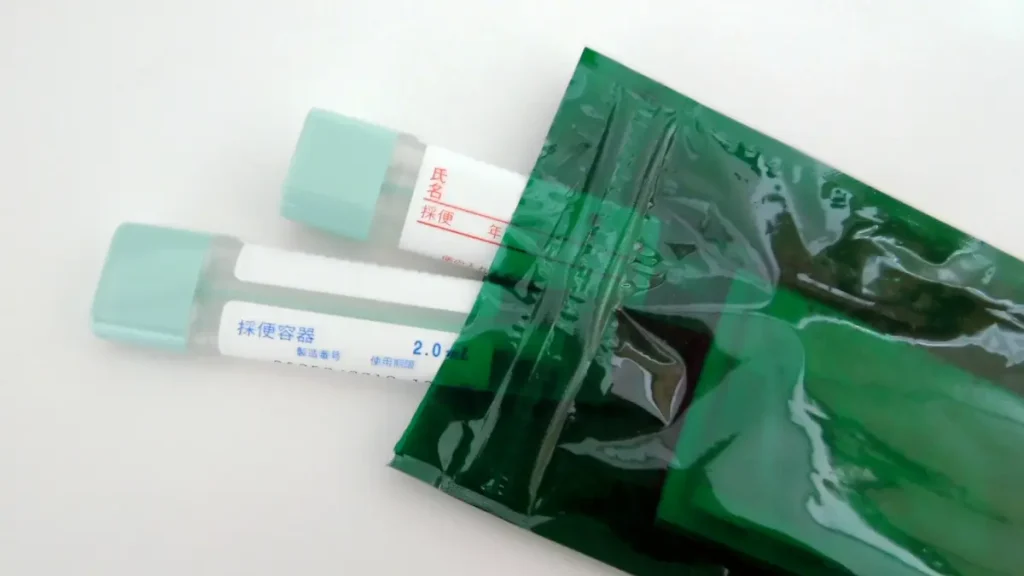
1か月後、大腸がん検診の結果が届きました。
「2 便潜血検査が陽性ですので精密検査を受けてください」と記載されていました。2日目の便に血液が混じっていたようです。
以下のコメントが添えられていました。

今回の便潜血反応検査によって、精密検査を行い診断の確定をする必要があります。精密検査の結果、心配のいらない出血による便潜血反応である場合が多数ありますので、心配なさらずに健康保険証をご持参の上、医師の診察(保険診療)をお受けください。
豊島区 豊島区医師会
大腸内視鏡(大腸カメラ)検査で組織採取
大腸内視鏡検査とは?
私は、最寄りの病院で、精密検査を受けることにしました。精密検査は、肛門から内視鏡を挿入して、出血の原因を探す「大腸内視鏡検査」で行いました。
大腸内視鏡検査は、大腸の内部を映し出すモニターを見ながら、大腸の状態を詳しく調べることができます。また、録画もされるので、検査後、映像を見ながら、説明を受けることもできます。
病変(ポリープや早期のがん)が見つかったら、その場で内視鏡を使って組織を採取したり、病変を切除できる場合もあるそうです。

私の場合、下行結腸からS状結腸のつながる湾曲した部位(SD:S状結腸下行結腸接合部)付近で見つかったポリープの組織を採取し、検査することになりました。
- 大腸内視鏡検査の流れ
-
大腸内視鏡検査で正確な診断を行うには、大腸の中をきれいに洗浄しておくことが必須です。大腸の洗浄が不十分な場合、病変の発見が難しくなるだけでなく、病変切除の際に炎症を起こしやすいそうです。
-
STEP検査前日
食事は「エニマクリン」のみ(エニマクリンとは、大腸検査前日の食事として開発された、消化に配慮した朝食・昼食・間食・夕食のセットで、保険適用外)
大腸検査前処置用下剤を服用
 ポチップ
STEP検査当日の朝
ポチップ
STEP検査当日の朝下痢を誘発し、大腸内をきれいに洗浄する腸内洗浄剤(2リットル)を服用
STEP大腸内視鏡検査腸の動きをおさえる筋肉注射と麻酔薬を点滴後、左側を下に横になり検査開始
検査で採取した組織の病理検査後診断
私の場合、大腸内視鏡検査で採取した組織から、がん細胞は見つかりませんでした。けれども、がん化の可能性のある直径1センチ程度の広基性ポリープがあるので、切除した方が良いとの診断を受けました。
大腸内視鏡検査で、ポリープが見つかった場合、がん化の可能性を診断するそうです。
- がんと関係ない過形成(かけいせい)性ポリープ
- がんの芽といわれる腺腫性ポリープ
がんの芽といわれる腺腫性ポリープが見つかった場合は切除の対象となるそうです。また、腺腫性ポリープでない場合でも、経過観察の結果、大きくなるようであれば、出血の原因になったり、がんが潜んでいることもあるため、切除が望ましいそうです。
続いて、ポリープの切除方法の説明を受けました。
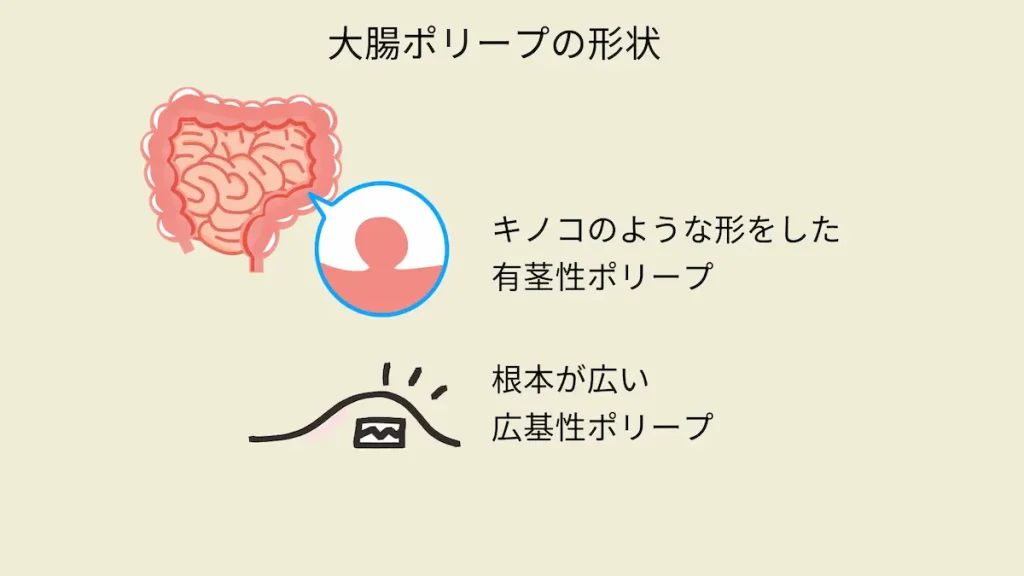
ポリープがキノコのような形をした有茎性ポリープか?根本が広い広基性ポリープか?で、ポリープの切除方法は変わるそうです。大きさでも変わることもあるそうです。
私に見つかった広基性ポリープは、大腸の粘膜の一部が盛り上がってできる大腸ポリープの一種で、根本が広いのが特徴だそうです。
- ポリペクトミー
-
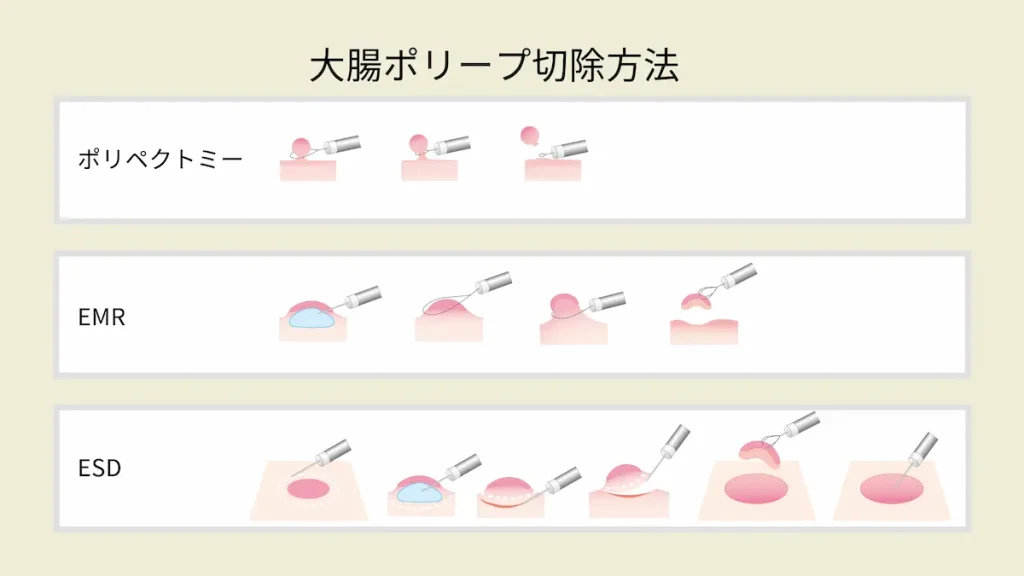
キノコのような形の有茎性ポリープを切除する方法です。
ポリープの細い部分に、内視鏡の先端から出る「スネア」と呼ばれる細い金属の輪を引っ掛け、この輪を締めてから電流を流して、ポリープとまわりの粘膜を焼き切ります。
この方法は、外来での治療が可能です。
- EMR(内視鏡的粘膜切除術)
-
根本が広い広基性ポリープを切除する方法です。
内視鏡の先端から出る注射で、ポリープの下側に生理食塩水を注入して、盛り上がった状態にしてから、スネアを掛けて、ポリープとまわりの粘膜を焼き切ります。
この方法は、入院が必要な場合もあります。
- ESD(内視鏡的粘膜下層剥離術)
-
ポリペクトミーやEMRで、切除できない大きなポリープを剥離する方法です。
ポリープの下側に薬液を注入しながら、ポリープを電気メスで薄くはぎ取ります。
この方法は、数日間の入院が必要となります。
私の場合は、最低1泊の入院で、EMR(内視鏡的粘膜切除術)を用いて、ポリープを切除するとの説明を受けました。ポリープの一部が、既にがんになっている可能性も指摘されましたが、内視鏡的に切除可能と考えているとの説明もありました。
大腸ポリープを切除する内視鏡手術(EMR)
手術の前日から、下剤を服用し、大腸内の洗浄をはじめました。手術当日は、朝から入院し、腸内洗浄剤を服用して、大腸内の洗浄を完了しました。大腸内視鏡検査の時と同じ要領でした。
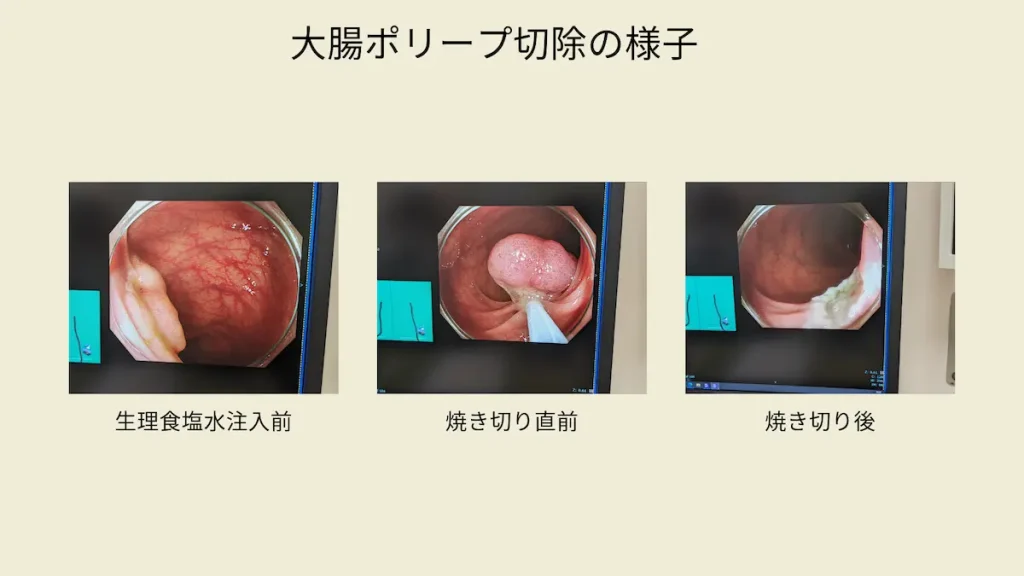
続いて、手術室に入って、腸の動きをおさえる筋肉注射と麻酔薬を点滴後、左側を下に横になり手術を開始しました。
私の場合、麻酔があまり効かなかったのか?手術の間、モニターでポリープ切除の様子を見ることができました。
大腸の粘膜には痛みを感じる神経がないので、切られても痛みは感じないそうです。
手術直後、顕微鏡検査のために、プレパラートに張り付けたポリープを見せてもらいました。
事前の検査では、直径1センチ程度のポリープと聞いていましたが、直径2センチ程度のポリープでした。
顕微鏡検査では、がん化しているか?がん化していた場合の取り残しや転移・再発の可能性を調べるとの説明を受けました。見た目では、がんの可能性が高いとの説明も受けました。

私は、手術後の経過に問題がなかったので、手術翌日のお昼過ぎに退院できました。
手術で切除したポリープの病理検査後診断
顕微鏡検査の結果、私は、下行結腸粘膜内がんと判定されました。
「下方結腸粘膜内がん」は、「早期がん」で、進行度も「ステージ0」とのこと、加えて、がん細胞は取りきれたので、転移は考えずらいとの診断結果を聞きました。

今後の治療方針
今後も定期的に、大腸がん内視鏡検査を受ける予定です。成長したポリープが新たに見つかった場合、切除してもらいます。その場合は、また、公開予定です。